混合介護とは?
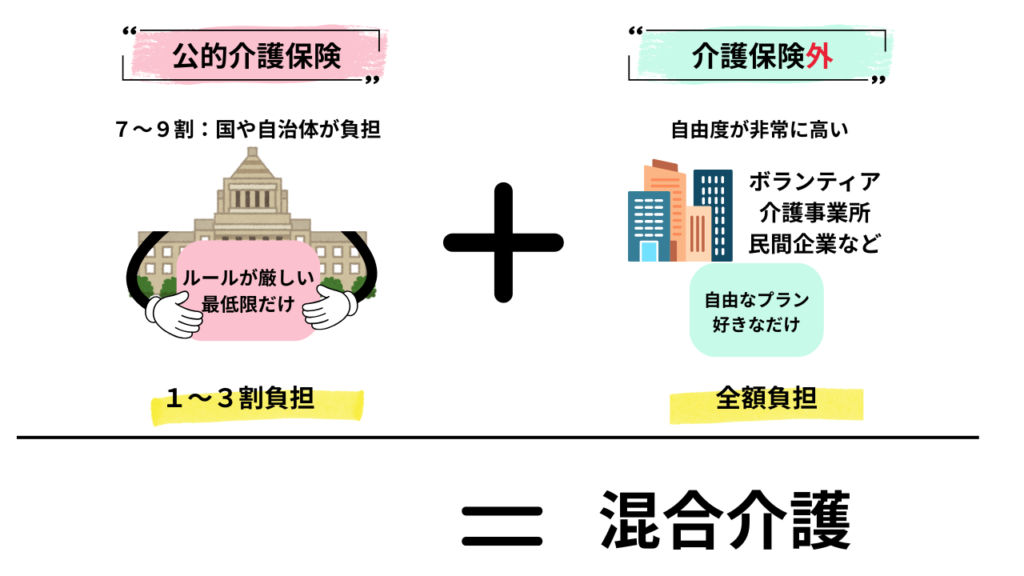
公的保険サービスと保険外(自費)サービスを組み合わせて利用することを指します。
例を出すと、
・1日の中で、デイサービスに行ったついてでに、保険外で髪を切って、お泊まりもしてくる。
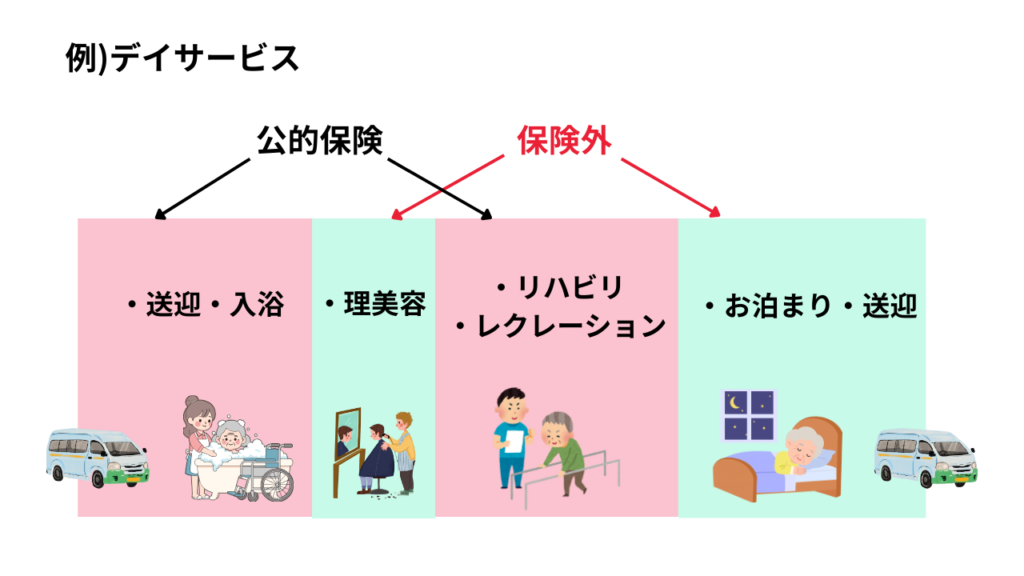
・サービス自体は別々で、業者も別。生活をトータルでカバーする。

上記はあくまで一例ですが、制度と民間サービスを併用して、生活全体を成り立たせる使い方全般を指します。
※混合介護は、制度上の正式なサービス名というより、「介護を受ける側の実感」から生まれた言葉です。
この「混合介護」が注目される背景には、介護保険だけでは支えきれない現実があります。
国もすでに、「介護のすべてを介護保険で担い続けるのは難しい」という前提に立ち始めています。
なぜ国は「介護保険外」を推すのか
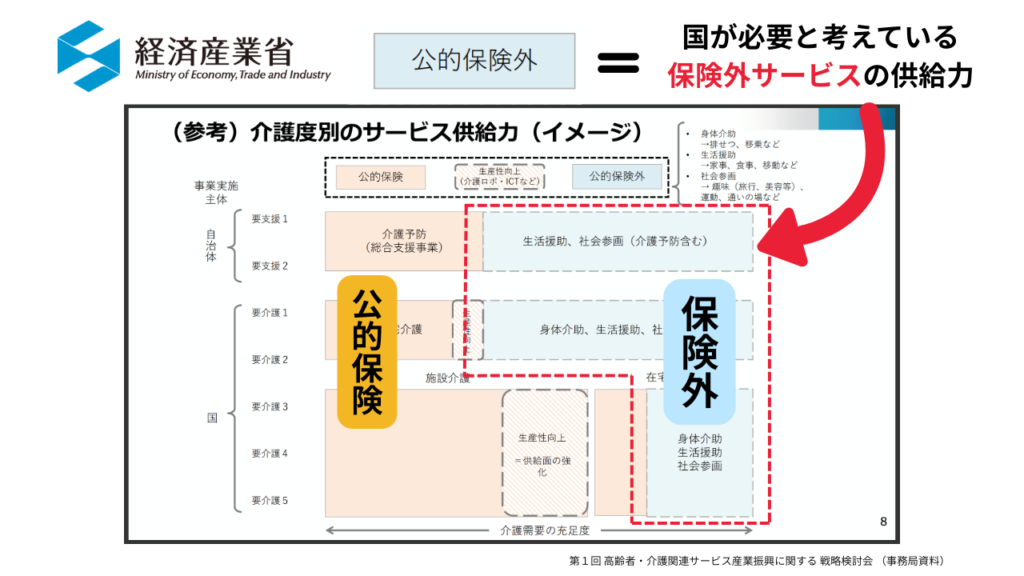
この図は、国がすでに「介護は保険だけでは完結しない」と考えていることを示しています。
人手不足や、財政の危機で、幅広く国民の介護を担うことができなくなり、
介護度の重い人や命に関わることを優先に、保険制度自体をスリム化して、人手不足や財政危機を乗り切っていこうとしています。
それ以外の軽度の方や、生活や外出などは保険外サービスで補う前提に立ったのです。
これからは、介護度に関わらず「制度+保険外」で支える方向へ完全に移行しています。
混合介護のデメリット
混合介護は利便性が高まる一方で、利用する前に理解しておきたい注意点もあります。
①費用負担の問題
介護保険外サービスは、原則として全額自己負担になります。
そのため、混合介護を取り入れると、どうしても支出は増えます。
短期間であれば対応できても、継続して使う場合は、家計への影響を考えながら利用する必要があります。
②契約や手続きの煩雑さ
公的保険サービスと保険外サービスは、制度上まったく別の契約になります。
そのため、利用する事業者ごとに契約書や同意書を結ぶ必要があります。
複数のサービスを組み合わせるほど、説明を受けたり書類に目を通したりする機会が増え、利用者や家族にとって負担に感じられることもあるかも知れません。
③同じ事業者にまとめにくい構造がある
介護保険と保険外サービスを、同じ事業者が一体的に提供すると、制度の区分が厳しくなり、事業者側に不正請求などのリスクが生じます。
そのため、利用者としては「一つの窓口にまとめたい」と思っても、制度上、分けて契約せざるを得ないケースが考えられます。
そのため、同じところに頼んでいるのに「契約書は別で書かないといけない」などの煩雑さは出てきます。
④利用者の判断が難しくなる可能性
サービスの選択肢が増えることで、「どこまでを保険で行い、どこからを保険外にするのか」を自分たちで考える必要が出てきます。
もともと分かりにくい介護制度に、さらに選択肢が加わるため、判断の負担が増えると感じる人もいます。
⑤利用者被害への懸念
要介護者の中には、判断力が低下している方もいます。
その場合、十分な説明を受けないまま、高額な契約につながってしまわないかという点には注意が必要です。
周囲の家族が内容を一緒に確認するなど、慎重に進めることが大切になります。
利用者の生活はどう変わるのか(メリットの具体例)
混合介護をうまく使えた場合、利用者や家族の生活はどのように変わるのでしょうか。
①働きながら家族介護をしている世帯の場合
公的保険では、基本的に要介護者ご本人への支援が中心となり、同居している家族の家事や生活のサポートは対象外になることが多いです。
混合介護を利用すると、家族の食事準備や掃除・洗濯まで対応できるため、「介護士プラス家政婦さん」のような役割が期待でき、仕事と介護を両立している家族の負担を大きく軽くすることができます。

②高齢者夫婦世帯の場合
・大事な書類が未開封のまま残っていないか?
・2階に上がるのはもう大変だから荷物を下ろしてもらいたい。
・衣替え
・スマホ操作の手伝い
これまでは「子や孫の手を借りなければ」と遠慮されていた事柄も、プロが日常的にサポートすることで、生活の質が大きく向上します。
③ひとり暮らしの要介護者の場合
介護保険では、買い物や家事の支援も、嗜好品は購入できない。寄り道はダメ。などどうしても最低限の内容に限られてしまうことがあります。
混合介護を取り入れることで、趣味のための買い物や散歩、掃除のついでの衣類整理など、その人らしい生活を大切にできます。
④認知症のある要介護者の場合
身体介護に加えて、見守りや長時間の話し相手といった支援を同時に行えるため、家族が外出する際の不安などを減らすことができます。
その結果、家族の気持ちの負担も軽くなり、住み慣れた自宅での生活を続けやすくなります。

民間の介護保険外サービスはどう整理すればいいのか
混合介護が現実的な選択肢になってきた今、
次に悩むのは「どんな民間サービスを選べばよいのか」という点ではないでしょうか。
民間の介護保険外サービスは一括りにされがちですが、実際には役割や立ち位置が異なります。
大きく分けると、次のようなタイプがあります。
・宅食専門・介護タクシーなどの専門特化型
・長期定期利用前提型
・短時間や急な利用に対応できる柔軟型
それぞれに強みがあり、
「どれが正解」というより、家庭の状況に合うかどうかが重要になります。
「信頼できる民間サービス」を見極める視点
民間サービスを選ぶ際に不安なのが、「本当に安心して任せられるのか」という点です。
実際に、質のばらつきや悪質な業者の存在は課題として指摘されています。
こうした背景から、優良な事業者を評価・認証する第三者機関として
国の協力のもとCSBA(ケアサービス品質評価機構)が設けられました。

CSBAは利用者が安心して選べる基準を提供するために、保険外サービスの質を評価する機関で、特定の事業者を推奨するものではありません。
認証の基準は以下の5点です。
① サービスの質(ちゃんとした支援が受けられるか)
- どんなサービスをしてくれるのか、事前にしっかり説明がある
- スタッフごとにやり方がバラバラではなく、一定のルールがある
- 事故やトラブルを防ぐための仕組みが整っている
⭐️「人によって当たり外れが大きい」状態にならないかがポイント
② スタッフ体制(安心して任せられる人か)
- 研修を受けたスタッフが対応している
- 介護の知識や経験を持った人がいる
- 新人への教育がきちんと行われている
⭐️「誰が来るか分からない不安」を減らせるかが重要
③ 料金と契約(あとから高くならないか)
- 料金が事前に分かりやすく提示されている
- 追加料金やキャンセル料のルールが明確
- 契約内容が難しくなく、理解できる形になっている
⭐️「知らないうちに高額になる」リスクを防げるか
④ 個人情報と記録(ちゃんと管理されているか)
- 利用者の情報が適切に管理されている
- サービス内容の記録がきちんと残されている
- 家族が後から内容を確認できる
⭐️「何をされたか分からない」を防げる仕組み
⑤ トラブル対応(何かあった時に逃げないか)
- 事故やミスが起きたときの対応ルールがある
- 損害保険などに加入している
- 苦情や相談にしっかり対応する体制がある
⭐️「問題が起きた時の対応力」が最重要
これらは、経済産業省が重視してきた「透明性」と「利用者保護」の視点と重なる部分です。
民間サービスを検討する際は、こうした第三者評価の視点を一つの目安にすることで、不要なトラブルを避けやすくなります。
介護関連サービス事業協会CSBAってなんですか?と思った方はこちら ⬇️

混合介護のこれから
混合介護が広がることで、介護の選択肢が増え便利になることは確かですが、注意点もあります。
<課題1.ケアマネジャーの負担増>
ケアマネジャーには、従来の介護保険サービスの調整に加え、
「どこを保険で、どこを保険外で補うか」まで含めた提案が求められるようになっています。
しかし、多数ある保険外サービスの中から最適な選択肢を見つけるのは容易ではありません。
ケアプランの有料化など、専門的な支援に対価を求める動きも出ています。
今後は単なる調整役にとどまらず、生活全体を見て助言する専門職へと、役割が変化していく可能性があります。
<課題2.利用できる人・できない人の差への懸念>
これまで「誰もが同じサービスを受けられる」ことを重視してきた介護保険制度ですが、
混合介護は保険外サービスの利用を前提にする以上、どうしても費用面の差が生じます。
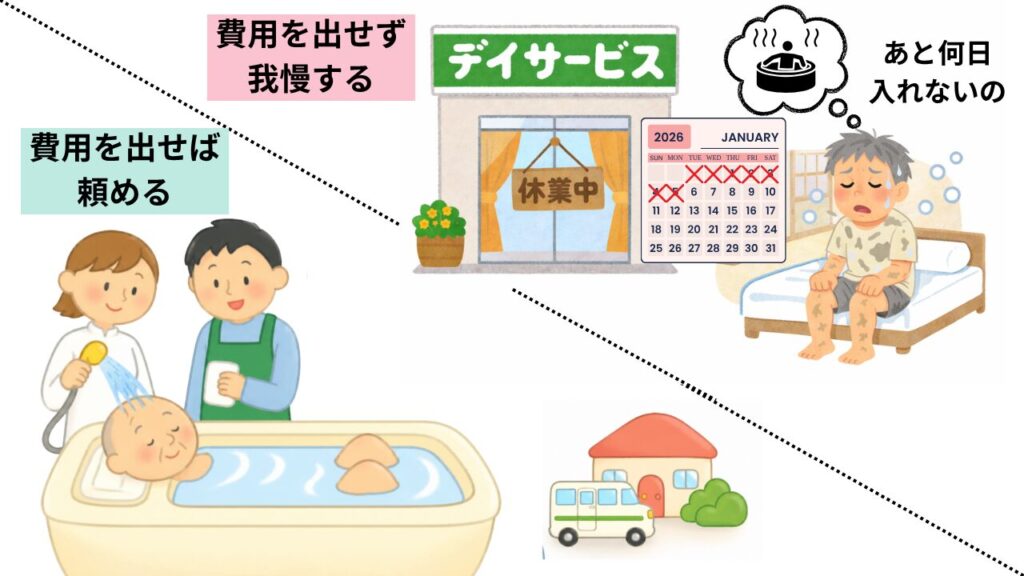
十分に活用できる家庭と、そうでない家庭との間に差が広がるのは想像に難くありません。
<介護サービスの多様化が進む可能性>
混合介護が認知されていくことで、介護サービスそのものが進化していく可能性もあります。
事業者が、より判断力や対応力の高いスタッフを育てるようになれば、サービスの質そのものが底上げされていくことが期待されます。
これまで介護とは別分野とされてきた領域から新たな担い手が参入することで、介護分野に新しい選択肢や競争が生まれることも考えられます。
大切なのは「比較できる状態」を作ること
混合介護が広がるこれからの時代に重要なのは、
「このサービスでなければならない」と決め打ちすることではありません。
・自分たちの生活に何が必要か
・どこまでを保険で、どこからを保険外で補うのか
・信頼できる事業者かどうか
こうした視点を持ち、比較した上で選べる状態を作ることが、
介護で無理をしすぎないための第一歩になります。
【初めてでもわかりやすい】そもそも介護保険外サービスとは? ⬇️

民間のおすすめ介護保険外サービスを比較ランキング ⬇️

参考資料
経済産業省
第1回 高齢者・介護関連サービス産業振興に関する戦略検討会
(事務局資料)
2025年1月31日 経済産業省 商務・サービスグループ ヘルスケア産業課

コメント